İlgililer bilgisiz, bilgililer ilgisiz. (Sakallı Celal)
Bu yedi bölümlük yazı dizisi, salgın sürecinde çok zor koşullarda çalışmakta olan sağlık emekçilerine adanmıştır; lütfen sesimizi çoğaltınız.
Yazılarımızın hedef kitlesi, Covid-19 (Corona) dünya salgını (pandemisi) özelinde bütün yönetim, karar alma ve iletişim aşamalarında sorumluluk olan/duyan kamu ve özel kurum, kuruluş örgüt yöneticileri, kamuoyu kanaat önderleri, bilim insanları, geleneksel medya yazar, editör ve habercileri; edebiyatçı ve senaristler vb. ve sosyal medya kullanıcılarıdır.
*
Küresel ve ulusal ortak nedenler
Risk, ‘tehlike olasılığı’ demektir. Risk iletişimi, çevre ve sağlıkta yapılan risk analizi çalışmalarının üç aşamasından risk değerlendirmesi ve risk yönetimi sonrasındaki sonuncusudur.
Risk değerlendirmesi, kısaca “Riski nerede, nasıl, niçin, ne zaman, neden, kimler için alırsam ne olur?” sorusuna yanıt arar. Tüm dünyada, risk değerlendirmesi yaygın olmakla birlikte risk yönetimi ve risk hakkında bilgilendirme ve iletişim kurma becerilerine sahip risk iletişimcileri henüz çok yaygın değildir. İyi değerlendirilemeyen risk, yönetilemez ve iletilemez. Risk iletişiminin en unutulan ayağı önce riske karar verecek ve yöneteceklerin riski algılamasının sağlanmasıdır. Riski algılamayan yönetimlerin riski değerlendirmesi ve yönetmesi mümkün değildir. Eğitim seviyesi düşük ve demokratik alışkanlıkları henüz oturmamış bizim gibi toplumlarda demokrasi, niteliksiz insanların yönetime gelmesine yol açabilir. Dolayısıyla, üçüncü yazımızda “Ülkemizin Risk İletişimi ve Risk Algılaması Altyapısı” başlığında anlatacağımız toplum yapısının ürünü olan yöneticilerimizin de Covid-19 salgınının nelere kâdir (gücü yeter) olduğunu algılamaları zor olabilir.
Çoğu insan gibi salgın sürecinde 65 yaş üzerinde olup özelde ve kamuda çalışmaya devam eden çok sayıda hekim ve sağlık çalışanı ya emekliye ayrılmış ya da idari izinlerle esnek çalışma saatleriyle çalışmaya başlamıştır. Hastalığa yakalanan ve Covid-19 tedavisi ve bakımı konusunda eğitimli bir sağlık personelinin kaç gün işinden gücünden kalacağının; bunun, sağlıkçıların kendisi ve aileleri ile ilgili kaygıları başta olmak üzere, sunacağı sağlık hizmetine nasıl bir bilinemezlikle yansıyacağının (nitelik ve nicelik olarak) ve bunların ulusal sonuçlarının bir siyasetçi tarafından hesaplanması ve algılaması zordur. Bugün ve gelecekte, Covid-19 hastasıyla sürekli temaslı olup karantinaya giren, hastalığı geçiren (ve hastalığı bir daha geçirme ve kalıcı kronik hastalık oluşturarak geçirme olasılığı olan) sağlıkçıların, sağlık ordumuzun sayısına ve hizmet gücüne yansıyan kayıplarının hesaplanıp ulusal ve yerel boyutta yönetilmesi bugüne kadar bu yüzden yapılamamıştır.
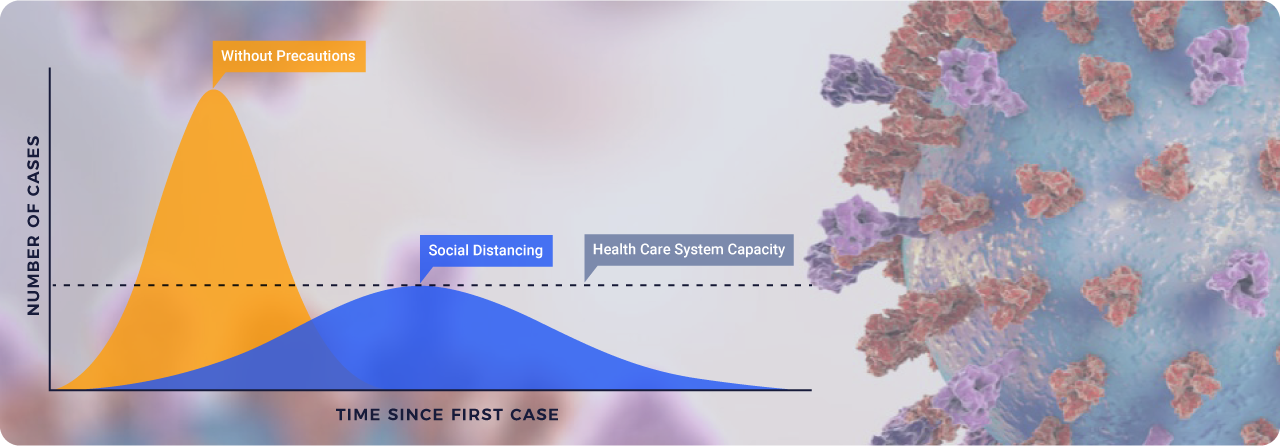
Bağlı olarak geçmişte 15 günlük bir sokağa çıkma yasağının ekonomik vb. sonuçlarını göze alamamanın bütünsel karşılaştırmasını yapamayan (sağlıkta ve diğer sektörlerdeki çalışma yaşındaki yaş gruplarında ölüm ve hastalık nedenli işgücü, üretim ve vergi kayıplarının maliyeti vb.) karar organı, sağlık örgütünün çökmemesi için alınması gereken 28 günlük (iki kuluçka süresi) tam sokağa çıkma yasağının kayıp ve kazançlarını hesaplayıp yaşama geçirebilecek midir?
Bir örnek üzerinde açıklarsak; Sağlık Bakanı’nın son (2020 Aralık) açıklamalarına göre sağlık personeli sayımız 1 milyon 61 bin 635’tir. Bunun 165 bin 363’ü doktor, 204 bin 969’u hemşiredir. Bu sayı, salgın başında (Nisan 2020) açıklanan sayılarla aynıdır. Bakanlığın 9.12.2020 tarihli açıklamasına göre 120 bin sağlıkçı koronaya yakalanmış; TTB’nin 12.12 2010 tarihli açıklamasına göre ise 237 sağlık çalışanı hastalıktan yaşamını kaybetmiştir. Bu verilerin, salgının başından beri olan birikimli/kümülatif toplam ve ‘de jure’ (var olan gerçek) sayılar olduğunu varsayıyoruz.
Bu durumda salgının başından beri sağlık personelimizin %11,3’ü hastalığa yakalanmış ve en az karantina gün süresi olan 14 gün hesabıyla, 1 milyon 680 bin gün (240 bin hafta, 56 bin ay, 4,6 yıl) sağlık hizmeti tam zamanlı işgünü kaybedilmiştir. Bunun Türkiye bütçesine getirdiği yükü hesaplamak zor bir konu olup başka bir yazımızın konusu olacaktır. Ayrıca hizmet dışı kalan her sağlık personeli, ekip arkadaşlarının yükünü ağırlaştıracağı ve bunun da özellikle tedavideki hastalara triyaj uygulaması olarak (hastaların ağırlıklarına göre sınıflandırılıp hastanede/evde tedavi olacaklarına karar verilmesi) yansıyacağı unutulmamalıdır.
Risk iletişimi ve algısı
Ayrıca sağlık hizmetlerinin salgına odaklanması, acil olmayan ameliyat ve tedavilerin durdurulması ve aksamasına yol açar. Salgınların bundan başka en olumsuz (domino) etkisi, özellikle yaşlı ve kronik hastalığı olan bireylerin salgına yakalanma korkusu yüzünden zamanı gelen kontrol ve bakımlarını aksatmalarına bağlı, durumları ağırlaşan hastaların sayısında ve erken ölümlerinde artıştır. Bu nedenle sağlıkçıların yükünün azaltılması gerekir. Bu da yöneticilere ve topluma risk iletişiminin doğru yapılmasına ve bilim insanlarınca önerilen önlemlerin acilen hayata geçirilmesine bağlıdır.
‘Risk iletişimi’ çalışmaları önemli, ama bir o kadar da zor çalışmalardır. Risk algılaması, risk iletişiminin oluşturduğu bir sonuçtur. Covid-19 küresel salgını özelinde risk iletişimini ve risk algılamasını tüm dünyada zorlaştıran ortak neden, Covid-19 virüsünün, bilimin ve toplumun tanımadığı ve özel tedavisi bilinmeyen sonuçlara yol açan hastalık(lar) yapmasıdır. Diğer zorlaştırıcı neden, risk iletişiminin ülkelerin demokratik yapısından, bireylerin eğitim düzeylerine ve ahlak değerlerine kadar pek çok değişkene bağımlı olmasıdır.
Riskler, toplum tarafından ne kadar fazla doğru algılanırsa, alınan koruyucu önlemlerin etkinliğinin o kadar yüksek olduğu gösterilmiştir. Risklerin iletilmesi, tüm dünyada, risk değerlendirmesi ve yönetiminin karar aşamalarında iktidarların belirleyici olduğu devlet kurumları tarafından yapılır. Üniversiteler başta olmak üzere, dernek ve vakıflar gibi kamu görevleri olan diğer hükümet dışı sivil toplum örgütleri ve sendikalar da üyeleri için halk yararına risk iletişimi yaparlar.
Risk belirsizliğinin yönetimi
Devlet kurumları tarafından yapılan risk değerlendirmesi çoğu kez, ancak, kanıtların gücünü, maruziyet sıklığını ve risklerin büyüklüğünü değerlendirir. Sağlık etkilerinin değerlendirilmesi, sadece ölçülebilir (gözlenebilir) olanların bir kısmıyla sınırlıdır ve değerlendirmelerin duyarlılığı, hasarın/zararın sınırlandırılmasına (örneğin nükleer santral kazalarına bağlı ölümlerin bir haftadan sonrasında kaza nedenli kabul edilmemesi, bulaşıcı hastalık vaka, hasta, tanı koyma çizelgeleri ve hastalık bildirimlerindeki farklılıklar) ve daraltılmış sağlık modeline odaklanır.
Covid-19 salgınında çok iyi gördüğümüz gibi yaygın risk değerlendirmesi uygulamalarının çıkış noktası (bütünsel) politika seçeneği değil, risk faktörüdür. Bu yüzden risk etkenleri (sektörler, yaş grupları vb.) birbirinden bağımsız ele alınır. Değerlendirme yalnızca ölçülebilir, yerleşik sağlık etkilerinin bazılarını kapsar. Sadece hasarın/hastanın varlığına duyarlıdır (hasar/hasta yoksa veya bilinmiyorsa etki yoktur) ve dar (bütünsel ve multidisipliner olmayan) bir sağlık modeli kullanılır. Devlet kurumları ve bilimsel kurullar arasında eşgüdüm ve yetki dağılımı kesin hatlarıyla belirlenmemiştir.
Gözlenen ve saptanabilen zararla sınırlandırılmış risk değerlendirmesi belirsizliği arttırır. Değerlendirmeler yalnızca “bilinen belirsizlik”leri (örneğin, risk tahminlerinin ne kadar doğru olduğunun bilinememesini ve doğruluk eksikliğini) ele alınma eğilimindedir, ama daha büyük belirsizlik kaynakları var olabilir. Bu anlamda aslında dört çeşit belirsizlik söz konusudur:
- 1- Kesinlik Belirsizliği (bilinen sonuçlar ve bilinen olasılıklar),
- 2- Senaryo Belirsizliği (bilinen sonuçlar ve bilinmeyen olasılıklar),
- 3- Bilgisizlik Belirsizliği (Bilinen, farkında olunan ‘neyi bilmediğimiz’in bilinmesi)(bilinmeyen sonuçlar ve bilinmeyen olasılıklar),
- 4- Tam Bilgisizlik Belirsizliği (soru sorulamayan durumlar ve neyin bilinmeyen olduğunun bilinmemesi).
Bütün bu belirsizliklere rağmen riskler hakkında insanlara “endişe vermek” de “aşırı güvence” vermek de risk iletişiminin en yaygın tuzaklarından ve risk algılatması hatalarından biridir. Bu konudaki en çarpıcı örnek, 9 Nisan 2009’da yaşanan ve 300’den fazla ölüme neden olan İtalya Aquila depreminden sonraki gelişmelerdir. Depremden önceki son birkaç ay içinde binlerce küçük şok meydana gelmiş olmasına rağmen, deprem riskini küçümseyen açıklamalar yapan altı deprem uzmanı (sismolog) ve bir devlet yetkilisi, depremi öngörmede başarısız oldukları için değil, topluma haksız yere güvence verdikleri için yargılanmışlar ve mahkum edilmişlerdir.
Devam edecek…
Dr., Halk Sağlığı Uzmanı
*
[1]Kaynağı belirtilmeyen cümlelerde, yazarın risk analizi hakkındaki bilimsel yayınları ile tıp, çevre mühendisliği derslerinden ve geniş ölçüde “Halk Sağlığı Uzmanları Derneği (HASUDER), Çev. Ed: Eskiocak M. Sağlık ve Çevre: Risk İletişimi” (Orijinal Kaynak: Health and environment: communicating the risks, WHO Regional Office for Europe;2013) isimli yayından yararlanılmıştır. Çeviri hataları, Umur Gürsoy tarafından orijinal metne göre düzeltilmiştir.